69歲男吃降血糖藥皮膚起紅疹、水泡!竟是「類天疱瘡」 糖尿病這款藥提高2倍風險
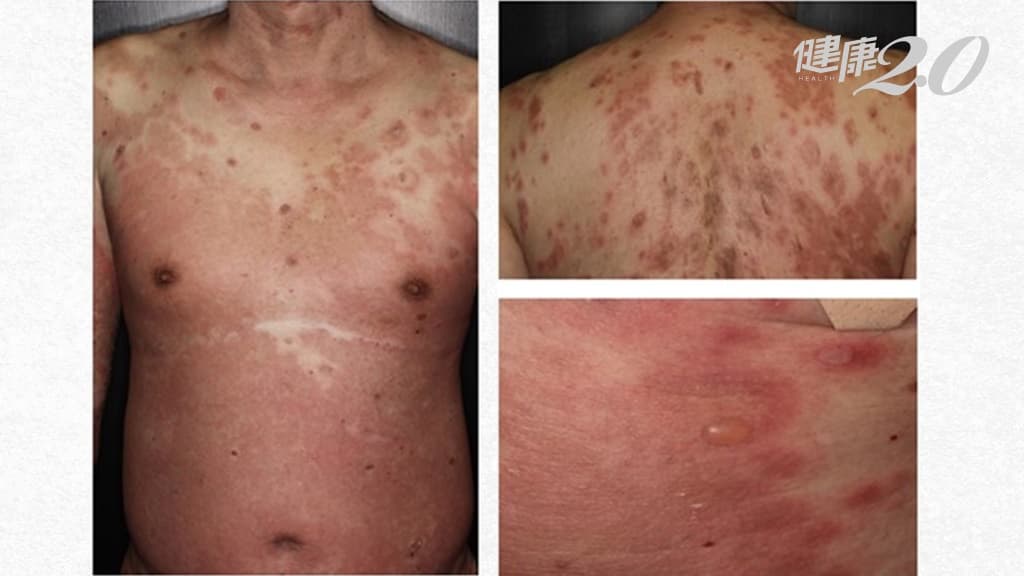
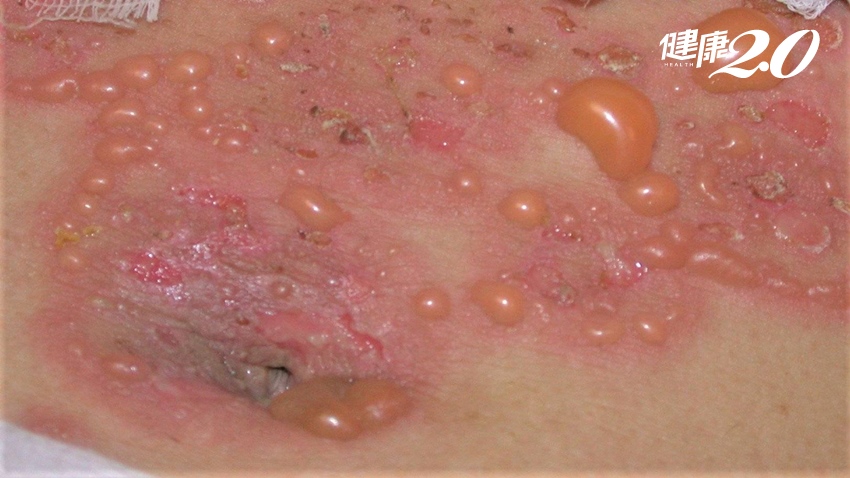
一名69歲糖尿病患因皮膚大範圍紅疹、水泡,1年內2次被收治住院,而且一住就是2個月,檢查發現竟是「類天疱瘡」,再進一步抽絲剝繭發現是降血糖藥「DPP4抑制劑」引發,經改藥後,患者已5年未再大爆發。醫師表示,類天疱瘡是一種自體免疫疾病,目前已知異位性皮膚炎、乾癬、腦瘤,以及巴金森氏症和降血糖藥會增加類天疱瘡發生風險,提醒這些族群注意。
男子糖尿病用藥引起類天疱瘡大爆發
北榮皮膚部光化學治療科主任吳貞宜表示,這名男子就醫時全身紅疹超過50%、破皮超過30%,因大面積傷口收治住院,皮膚切片發現是「類天疱瘡」。使用口服類固醇和多種免疫抑制藥物,住院2個月才終於康復。沒想到隔9個月,男子又全身紅疹、水泡再度入院,抽絲剝繭才發現,男子使用常見糖尿病用藥「DPP4抑制劑」,由於這類藥物會增加類天疱瘡風險,後來換成SGLT2抑制劑後,病況控制穩定,口服類固醇已降至最低劑量,僅需每3個月回診。而且持續追蹤5年,僅偶爾還有破皮水泡,但日常作息已無問題。北榮皮膚部每月平均治療5位「類天疱瘡」住院患者,每人次住院天數約15天。
看更多:中老年人莫名出現紅疹全身起水泡禍首找到了!長庚發現3藥品與罕病「類天皰瘡」關聯度高
類天疱瘡近10年來患者增2倍以上
吳貞宜表示,「類天疱瘡」是老人最常見的自體免疫水疱疾病,會出現皮膚搔癢、水疱、破皮等症狀,需長期使用口服類固醇或是免疫抑制藥治療,嚴重時需住院用藥與照護傷口,換藥的疼痛有如燒燙傷一般。曾有失智症患者無法言語,但換藥時竟痛到流淚。而如果病情控制不好,甚至會造成嚴重感染或死亡。台灣每年新發個案約1000人,而隨著人口老化,近10年來罹病人數增加2倍以上。
異位性皮膚炎、乾癬、腦瘤、失智、巴金森都增加風險
北榮皮膚部團隊研究證實,異位性皮膚炎、乾癬等皮膚長期發炎的疾病,以及腦瘤、失智、中風、巴金森氏症等疾病,會增加「類天疱瘡」發生的風險。而糖尿病用藥DPP4抑制劑,也被證實會增加2倍多「類天疱瘡」發病風險,巴金森氏症的用藥可能也會,呼籲這些族群都要留意。
看更多:巴金森氏症/不只會手抖,4大症狀恐罹巴金森氏症!發病年齡原因是什麼?

▲北榮公共事務室主任吳建利(左起)、皮膚部主任陳志強與光化學治療科主任吳貞宜提醒糖尿病用藥與類天疱瘡相關。
疾病造成血腦屏障被破壞 引發自體免疫攻擊
至於為何神經系統疾病與類天疱瘡的發生有相關性?北榮皮膚部主任陳志強表示,可能是神經細胞和皮膚細胞都從外胚層來,因此兩者相關。腦癌因為血腦屏障被破壞,抗原進到血液內,引發自體免疫攻擊,提高類天疱瘡風險,相關研究發現危險性恐增加9倍,校正死因後則增加2倍。而中風、巴金森氏症、腦部疾病等也都會造成血腦屏障被破壞。
看更多:顯影劑提高失智風險!保護措施:多喝水、減少非必要檢查 這2種藥檢查前少用
類固醇併用免疫抑制藥可降低死亡率
吳貞宜提醒,類天疱瘡無男女差異,但好發於70~80歲老年人,臨床上照顧的女性患者比男性多。好發位置在皺褶處,如胯下、腋下,但全身都可能有,提醒好發族群若皮膚紅疹、搔癢治不好,可切片檢查,透過免疫螢光學,可看到抗體沉積。
此外,「類天疱瘡」病人會增加靜脈栓塞的風險。治療上,口服類固醇的使用量與感染率有正相關,也就是使用愈多的口服類固醇,發生感染的機會愈高,所以希望在水疱控制的情況下,盡快減少口服類固醇的用量。如果能夠配合使用免疫抑制藥,則可以減少病人的死亡率,重大研究成果已發表於許多皮膚醫學頂尖期刊。
◎ 圖片來源/許佳惠攝
◎ 諮詢專家/吳貞宜醫師.陳志強醫師
→健康資訊不漏接!點我加入【健康2.0 LINE好友】【FB粉絲頁】【下載APP】