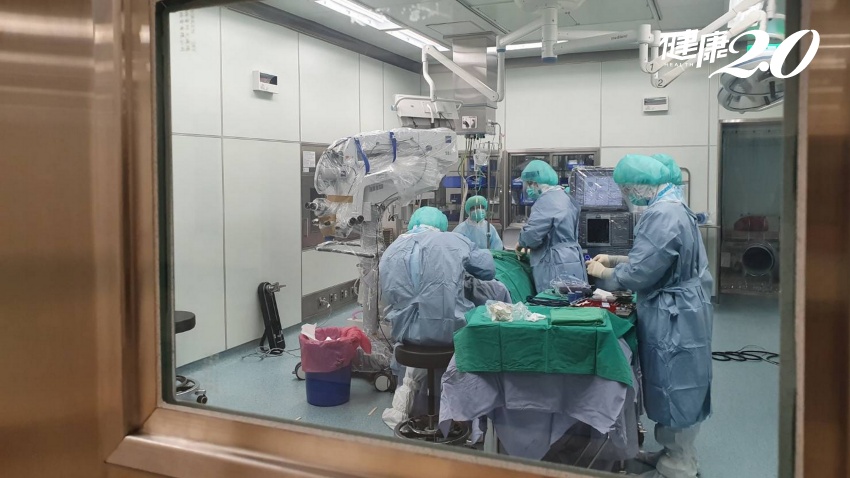
飛蚊加閃電竟是「視網膜剝離前兆」! 高度近視族3 個動作最好不要
飛蚊症是眼睛老化的現象之一,但如果合併出現閃電,就要當心視網膜剝離!醫師警告,當視網膜破裂,玻璃體內液體會灌入,造成視網膜剝離,若未及時手術, 視網膜感光細胞會死亡而導致失明。
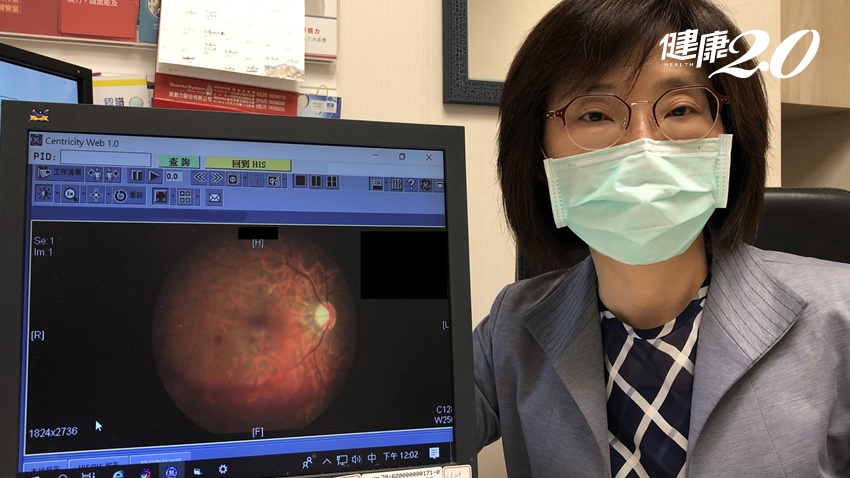
▲高風險族群應定期到眼科做散瞳眼底檢查。
台北市聯合醫院中興院區眼科主任蔡宜倫表示,視網膜在眼球壁最內層,是一面比面紙還薄的構造,內含多層神經細胞,因此有人將眼球比喻為照相機,而視網膜即為感光底片。
飛蚊症主要是老化引起
視網膜剝離前驅症狀會出現飛蚊症,是玻璃體混濁造成,出現細小斑點、絲狀等像蚊子或蜘蛛網在眼前亂飛,但並非所有飛蚊症都會造成視網膜剝離,大部分是老化引起。
視網膜剝離視力急速減退
中興院區眼科醫師鍾慧娟提醒,飛蚊症突加重合併閃光,可能是視網膜裂孔發生前兆。視網膜裂孔進一步造成視網膜剝離時,會導致視野缺損,有如黑幕從一角遮蓋,進而視力急速減退。
延伸閱讀:「飛蚊突變」恐失明!滑手機出現3大危險徵兆,視網膜可能在剝離
造成視網膜剝離的原因,包括原發性、糖尿病牽引性、外傷性及滲出性等。又以原發性最多,主要是高度近視使得眼球變長,視網膜像氣球一樣拉大變薄,容易被牽扯拉力拉出破洞。
近視造成台灣視網膜剝離年輕化
中興院區眼科醫師李威說,視網膜剝離是一種退化性疾病,多發生在中老年人,但臺灣近視人口多,因此年輕的視網膜剝離族群較國外多。而少數家族遺傳,也易發生在年輕人甚至小朋友身上。
高危險族群
從危險因子分析,視網膜剝離的高風險群主要為高度近視(500度以上)、有視網膜剝離家族史;一眼曾視網膜剝離,另一眼也要注意;做過眼部手術,如白內障手術;曾有嚴重的眼睛外傷;有相關眼睛疾病,如周邊視網膜退化、糖尿病視網膜病變、玻璃體變性、視網膜層分裂症、葡萄膜炎等;年齡老化(50歲以上)及早產兒。
延伸閱讀:眼睛加速變老!高度近視難逃5大眼疾 中醫教你喝「定志明目湯」
高度近視族視網膜剝離機率高5倍
至於重度使用3C,蔡宜倫指出,目前無醫學研究證實會直接造成視網膜剝離,但過度近距離用眼,會讓眼睛過勞,容易造成高度近視,而高度近視比一般人得到視網膜剝離的機率高5至6倍。
過度使用3C與黃斑部有關
中老人若過度使用3C,除眼睛疲勞,老花眼會更嚴重,還會讓眼壓升高,如果又有上述危險因子,就可能產生視網膜剝離。至於黑暗中滑手機上網、追劇,目前認為與黃斑部病變較有相關性。
延伸閱讀:追劇滑手機,眼前突然一片黑影飄出 當心急性玻璃體剝離
手術成功率高達8成
所幸視網膜剝離是可治療的,依病因、範圍大小及發現早晚,使用不同的治療方法,包括雷射光凝固、冷凍療法、手術治療。目前手術技術成熟,成功率可達8成,但視力恢復程度與病因、範圍及病程長短相關,若拖延治療,幾乎所有視網膜剝離都會走向失明。
護眼「3010」口訣
預防視網膜剝離須從危險因子阻斷,以降低風險,從小做好視力保健,預防近視;少熬夜、睡眠充足;近距離用眼後要適當休息,謹記「3010」口訣,用眼30分鐘休息10分鐘,讓眼睛看遠,放鬆睫狀肌。
3個危險動作不要做
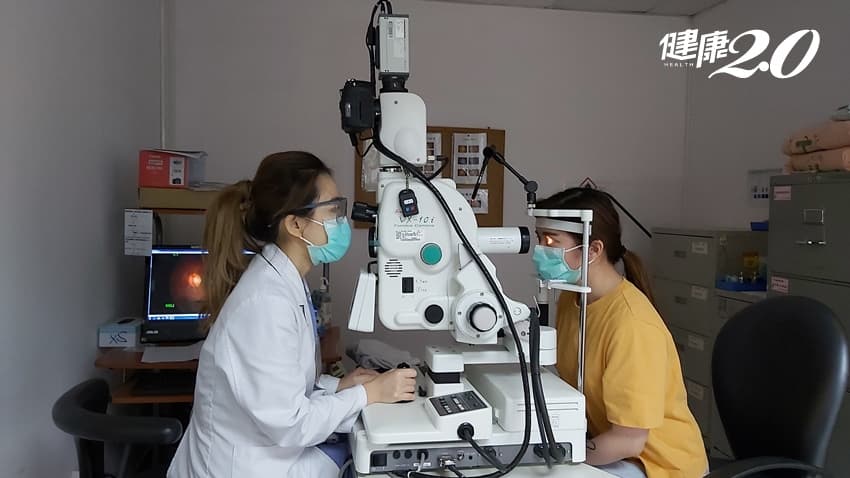
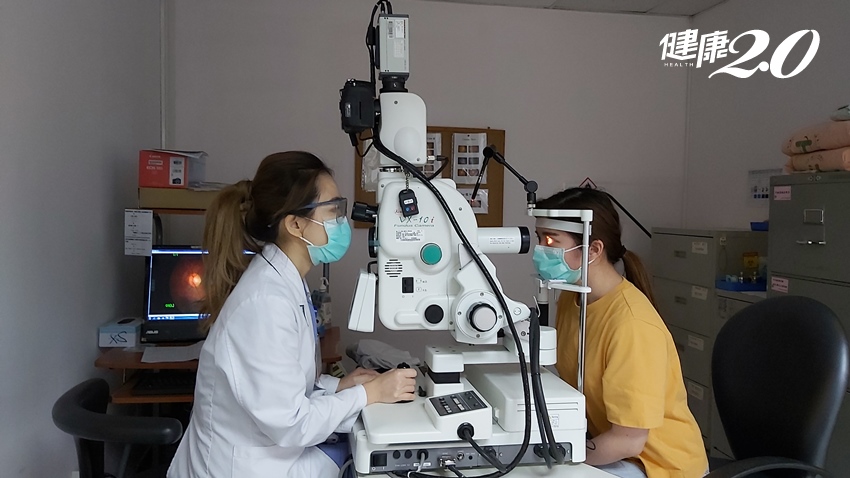
高度近視者勿做突然甩頭動作,並避免激烈活動,例如跳水、坐雲霄飛車或按摩擠壓眼睛,防止眼球受外傷。高風險族群應定期至眼科做散瞳眼底檢查,如已出現前兆,應盡速就診,早期治療可減少永久性失明的機率。
◎ 本文摘自/台北市聯醫醫訊161期
◎ 圖片來源/台北市聯醫中興醫院提供
6/17起『健康2.0』全面升級!主持人除了鄭凱云,也會加入江坤俊醫師,更會邀請包括Dr.she許藍方、家醫科許書華、復健科侯鐘堡、營養師宋明樺、整形外科蘇宗柏等堅強的醫師 、專家陣容與大家一起守護全家人的健康,每天下午2點,每週六、日晚間7點,請準時鎖定 TVBS 56頻道『健康2.0』。
相關文章
沒有高度近視也會視網膜剝離!飛蚊症是唯一徵兆台灣人2個年齡層最好發