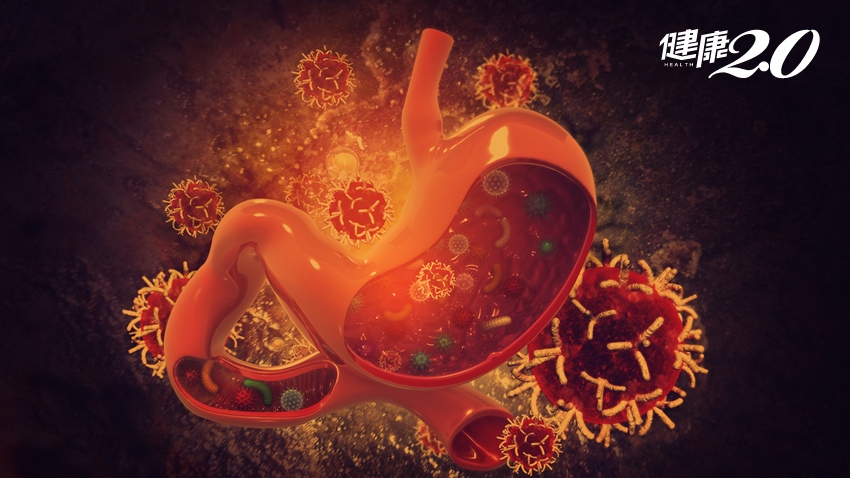
全世界一半人口帶有幽門桿菌!它有多危險,醫師告訴你
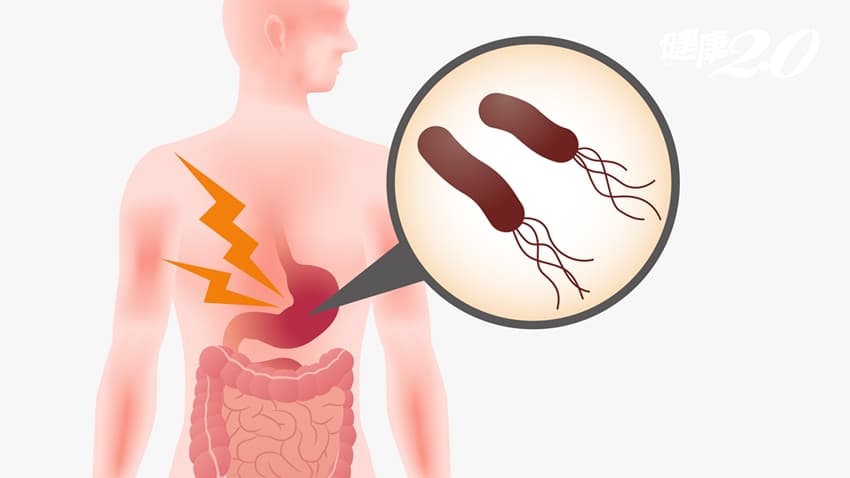
幽門桿菌感染,是在腸胃科門診屢見不鮮的疾病,但絕大多數的患者其實並不了解這細菌對我們的健康所帶來的巨大危害。幽門桿菌是一種會感染人體胃部,引發免疫系統反應而造成慢性胃炎、消化性潰瘍,甚至胃癌的一種病菌,全世界的帶菌率約50%,而台灣的帶菌率也約略如此。
幽門桿菌是「致癌物」 但8成患者無症狀
由於幽門桿菌多為慢性感染,近8成患者沒有特別症狀,而有症狀的患者多以腹脹、消化不良、易打嗝症狀表現,少部分的患者會有腹痛、黑便等消化性潰瘍出血形式表現。幽門桿菌的重要性在於,約有70%的胃潰瘍、90%的十二指腸潰瘍為幽門桿菌造成,甚至70%的胃癌及90%的胃黏膜相關淋巴組織淋巴癌等也是幽門桿菌造成。
延伸閱讀:千金難買早知道!中年男沒聽醫師建議,5年後已是胃癌三期
示意圖/TVBS
有鑑於此,世界衛生組織(WHO)於1994年把幽門桿菌列為第一型致癌物質。那哪些人建議要檢測幽門桿菌呢?一般而言,有消化性潰瘍病史、曾被診斷有胃癌、胃淋巴癌、不明原因的消化不良、找不出原因的缺鐵性貧血患者、以及血小板低下的患者,可能都是幽門桿菌在作祟。
延伸閱讀:止痛藥愈吃愈痛?竟是胃潰瘍轉胃癌 年過40歲有3種胃病的人更要注意
此外,由於其他疾病須長期服用阿斯匹靈(Aspirin)或是NSAID類止痛藥的患者,其實也應該考慮,開始治療前檢驗是否有幽門桿菌感染,並即時治療,以減少未來發生消化性潰瘍出血等併發症的機率。
檢驗方式分2類 年長者建議選胃鏡
幽門桿菌的檢驗方法,一般分為侵襲性及非侵襲性。侵襲性方式就是要接受胃鏡檢查,並且在胃中切片作快速尿素酶測試(Rapid Urease Test)、組織病理化驗、甚至作細菌培養。
常用的非侵襲性的方式包括碳13呼氣測試、糞便抗原檢測及血清抗體檢查。以目前實務而言,由於非侵襲性方式只能告訴我們有無幽門桿菌感染,對於胃部受細菌破壞的情況,有無潰瘍、有無胃黏膜萎縮甚至腸化生、及有否胃部癌變皆一無所知,所以一般建議此方式較適用於確認抗生素殺菌有否成功、年輕無危險症狀患者檢測。
而有症狀的患者,尤其年紀較大的患者,建議應用胃鏡方式檢查,不僅可了解有否細菌感染,更可以知道胃部破壞狀況,有否癌變或是胃黏膜萎縮合併腸化生等癌前病變,以利定下胃鏡追蹤計畫。
延伸閱讀:胃痛超過2周,就該照胃鏡了!
幽門桿菌很難纏 擅自停藥恐產生抗藥性
對於已經感染的患者,應該要怎麼治療呢?幽門桿菌是一種不好治療的細菌,藥物選用上常必須合併高劑量的質子幫浦抑制劑及2至3種抗生素進行為期7至14天的療程。
從傳統的三合一療法、四合一療法,以至目前的同步性療法(Concomitant therapy)、序列性療法(Sequential therapy)、複合式療法(Hybrid therapy)甚至高劑量雙重療法(High dose dual therapy, HDDT)等,這些顯示了由於細菌的抗藥性增加,並沒有一種最好的治療可以完全殺滅細菌。
目前殺菌治療已經證實可以減少胃癌的發生、阻止癌前病變的進展、促進潰瘍的癒合、減少潰瘍復發及再出血的風險,所以當確診幽門桿菌感染後,建議應接受治療。由於治療的藥物選擇,服藥期間常會有嘴苦、腹脹、腹瀉等等副作用發生,有些患者可能因為副作用而沒有完成治療,造成抗生素抗藥性而讓未來治療的困難度增加。因此,除了皮膚皮疹等可能藥物過敏的情形下應停藥及盡速回診外,一般建議仍須將藥物療程完成。至於副作用部分,味覺改變可以吃些糖果,腹脹腹瀉可以服用益生菌等方式改善,切勿擅自停藥。
延伸閱讀:抗藥性日益嚴重,抗生素治療是福是禍?醫師提醒安全用藥「一大關鍵」
服完藥後也不是就痊癒了,一般的殺菌療程成功率約為85%到90%,仍然會有治療失敗的患者。所以治療完成後,醫師會於抗生素停藥後1個月進行非侵襲性的方式確認殺菌完成與否,一般多用碳13呼氣測試的方式驗證,對於治療失敗的患者,就要接受第二線抗生素治療。
想要預防幽門桿菌感染,重點是注意環境及飲食的衛生。病從口入,須注意避免與他人共食,勿用不清潔的餐具,平時吃飯應盡量公筷母匙。若共同生活的家人朋友,有人感染幽門桿菌,除了應接受治療外,也應鼓勵其他人進行檢查,除了避免疾病的散播,更可以減少自身再感染的風險。
延伸閱讀:吃飯一人一口和樂融融?一人感染幽門桿菌,全家都難逃
◎ 撰文/台安醫院胃腸肝膽科主治醫師葉秉威 ◎ 本文摘自/台安醫訊262期 ◎ 圖片來源/達志影像/shutterstock提供
相關文章
腹脹胃痛超過2周莫輕忽!胃癌難發現,新型免疫藥物加入保「胃」戰