生命最後的尊嚴…7種臨終急救方式,我們真的需要嗎?

國標舞女王劉真在今年2月初接受主動脈瓣膜置換手術,過程中心跳停止,並緊急以葉克膜搶救,後來改用心室輔助器等待換心,最終仍不幸過世,留下深愛她的老公辛龍和4歲幼女;據悉辛龍因為愛妻心切,一度不願放手,在醫師及家人勸說下才接受事實。
醫學科技進步,「活著」的定義改變了嗎?
台灣高齡醫療時代來臨,「如何好好告別」已成為現今每個人都不可避談的事,無論是身邊摯友親人,還是自己遭遇,當生命無預警來到最終回,你會想要如何寫下生命結局呢?
延伸閱讀:告別太漫長變成煎熬 醫師反思「最好的離去方式」是…
在媒體新聞中,或電影、電視劇中,常會看到昏迷很久的病人身上插滿各式各樣粗細不一的管子,獨自躺在加護病房的畫面。依照古典醫學的定義,「心臟跳動」就代表人還活著。但是隨著醫療技術進步,依靠機器運轉雖然能使心臟持續跳動,但這樣躺著,真的算是「活著」嗎?換個角度想,如果躺在病床上的人換成自己或是親人,你會願意嗎?
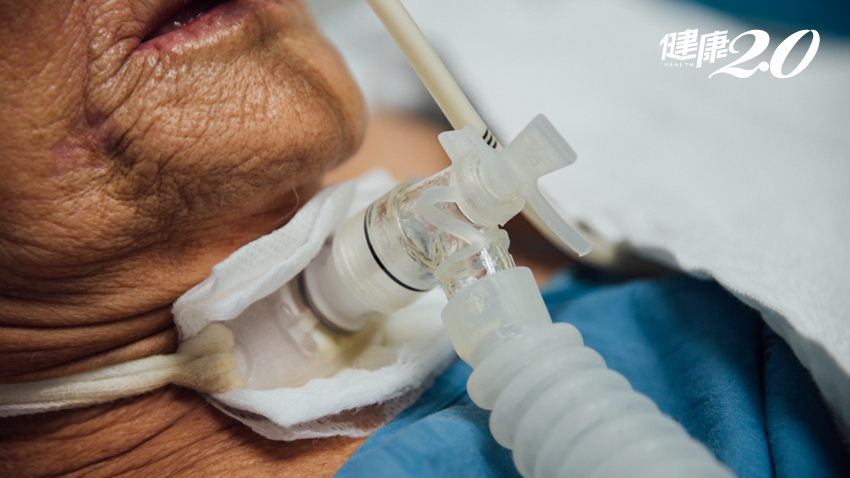
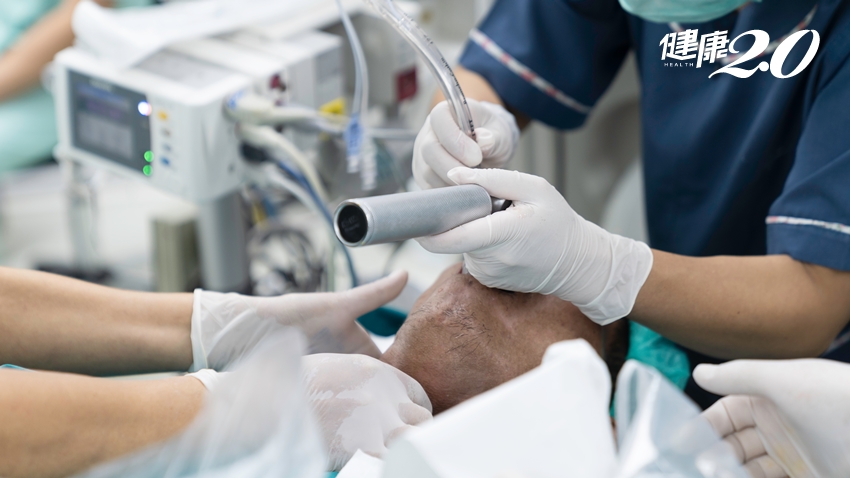
當因重大意外或是重病,導致生命即將走到盡頭或生命徵象消失時,你會接受哪些臨終急救?所謂的「臨終急救」,可分為心肺復甦術(CPR)和維生醫療兩大類,維生醫療又可分為葉克膜、氣切、呼吸器、人工營養、抗生素、輸血、透析治療等7種:
CPR是標準急救程序 但絕非萬能
一般人最常聽到的「心肺復甦術」,是指對臨終末期病人所做的標準急救程序。雖然在心肺復甦術的搶救下,有15%的病人得以存活;但根據證據顯示,心肺復甦術無法讓多數重症末期病人的身體功能恢復到先前的水準,且若是患有多重病症,或是無法自理行動的病人,存活率更低於2%。
延伸閱讀:我們與猝死的距離有多近?正確使用CPR搭配AED 存活率增2.5倍
此外,「成功的心肺復甦術」可能造成肋骨骨折、胸部電擊灼傷、腦部受損、身體機能退化、無法恢復意識、必須依賴維生機器度日等等可能的後果。
維生醫療包括葉克膜、輸血、氣切、插管等
意指用以維持末期病人生命徵象,但無治癒效果,只能延長其瀕死過程的醫療措施。可能包含:
1. 葉克膜(ECMO)體外維生系統
葉克膜是一台取代或輔助心肺功能,使身體器官能得到充足的氧氣與血液灌流的機器,可能引起的併發症包括:形成血栓或出血,感染時甚至會引起敗血症或敗血性休克。而機械性幫浦運轉也可能引起溶血症狀,肢體末端也會因動脈插管造成的缺血而需要截肢,其他還會造成心肌的傷害或肺水腫等。
葉克膜僅可以維持病人的心肺功能,但不能治病,生命末期病人使用葉克膜僅是延長死亡的過程,病人仍會死於原本罹患的疾病,或因葉克膜導致的併發症。台大醫院研究顯示,如果使用葉克膜超過14 天,病人的臨床問題仍無法改善時,醫療團隊就應該與病人家屬討論未來的治療計畫,避免最後成為對病人無益的治療。
延伸閱讀:劉真已拿掉葉克膜!醫師推測可能病況… 葉克膜真萬能?
2. 氣切(氣管切開術)
將氣管在頸部的位置切開一個洞,可以流通外界空氣,也可避免意識昏迷者的口腔分泌物嗆入肺部,同時做為長期抽痰使用。
延伸閱讀:氣切就回不去了?加護病房醫師陳志金:生活品質反而更好!
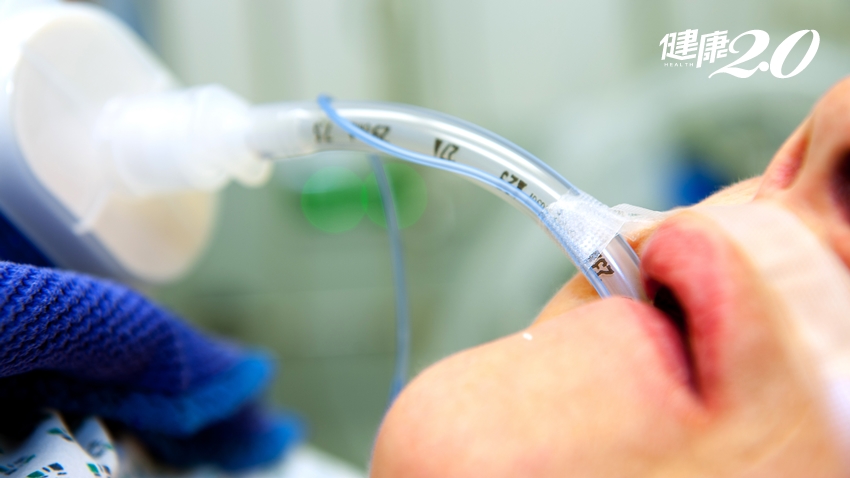
3. 呼吸器
當病人無法自行呼吸時用來協助呼吸的機器,連接機器的軟管會從嘴巴置入直通氣管,利用機器將空氣打進肺部。對於可能會拔掉管子的病人,通常需要綁住雙手,或是注射鎮靜劑,避免因意外拔管而造成危險。
延伸閱讀:插管不可怕!醫師解析2種情形需插管、達到這條件可拔管
4. 人工營養與流體餵養
以一根能裝載流質食物的塑膠管,經由鼻腔直接插入胃或腸子。但對於末期的病人來說,太多的營養可能造成病人不適,且若對身體功能逐漸停擺的病患強迫灌水(靜脈輸液),累積的水分反而會讓病人感到不適。
5. 抗生素
末期病患常會反覆發生經常性肺炎,此時便會使用抗生素治療。藥物雖然可能暫時有效,但無法根治持續惡化的基本問題。
延伸閱讀:抗藥性日益嚴重,抗生素治療是福是禍?醫師提醒安全用藥「一大關鍵」
6. 血液製品輸注(輸血)
當病人血紅素過低、血小板低下,或是有凝血功能障礙時,分別給予濃縮紅血球、血小板,或是新鮮冷凍血漿與凝血因子的輸注治療,可能延長病人數天時間 ,但若其病因無法治癒,會繼續出血或身體出現瘀青及血斑。過度輸血有可能發生肺水腫或是輸血過敏反應。
延伸閱讀:三歲白血病小男孩的天堂島之旅,和不願放手的爸爸...
7. 透析治療(洗腎)
分為「血液透析」和「腹膜透析」兩種,在血液透析中,病人全身的血液必須流經一台機器,「洗淨」血中雜質,再將乾淨的血送回病人體內。透析的過程有時會讓病人感覺不適甚或精疲力竭,也常會伴隨有噁心、盜汗、頭暈、心跳加速、昏厥等現象。
延伸閱讀:每周進醫院3次、忍受6次扎針…洗腎甘苦誰人知?腎友還有其他選擇
在《安寧緩和醫療條例》所提到的維生醫療,是指對臨終病人的無益醫療,和《病人自主權利法》中所提的維持生命治療,是對病人有益的醫療,兩者並不相同;雖然在醫療技術上同樣可以使用這7種方法,但是仍要依照病人的自主意願、醫病共同決策與臨床實際情況來做妥善處置。
◎ 本文摘自/《好活與安老:從病人自主權到安寧緩和,「全人善終」完全指南》蔡宏斌 著 ◎ 圖片來源/達志影像/shutterstock提供
相關文章